診療科
整形外科
診療科紹介
教育認定施設
日本整形外科学会認定研修施設
メディア実績
- 2026/01/25 読売新聞「病院の実力<変形性膝関節症>地域版」に当院が掲載されました。
- 2025/08/24 読売新聞「病院の実力<股関節の病気>地域版」に当院が掲載されました。
- 2025/02/23 読売新聞「病院の実力<首の病気>地域版」に当院が掲載されました。
- 2025/01/26 読売新聞「病院の実力<腰の病気>地域版」に当院が掲載されました。
- 2023/04/19 読売新聞「病院の実力<骨折治療>全国版」に当院が掲載されました。
- 2021/02/08 読売新聞「病院の実力<腰の病気>地域版」に当院が掲載されました。
- 2021/01/12 読売新聞「病院の実力<首の病気>地域版」に当院が掲載されました。
- 2020/06/21 読売新聞「病院の実力<股関節の病気>地域版」に当院が掲載されました。
整形外科
当院整形外科では、関節リウマチや変形性関節症による激しい関節痛に対して、まずは薬物療法や物理療法を実施し、それでも効果不十分な場合には、人工関節置換術を積極的に行っています。椎間板ヘルニアについては、硬膜外ブロックや神経根ブロックを適応し、外科的介入に進む前に痛みの軽減を図ります。また、外傷対応としては、骨折、脱臼、切り傷、打撲など幅広く扱い、関節鏡や人工関節を応用し、患者さんの日常への早期復帰を目指しています。
気になる症状がございましたら、当院整形外科へご相談ください。患者さん一人ひとりの生活背景に合わせ、最適な治療法をご提案します。
脊椎外科
脊椎は体を支える重要な骨で、7つの頸椎、12の胸椎、5つの腰椎、仙骨(仙椎)、尾骨で構成されています。椎体間にはクッションの機能をもった椎間板があり、その後方には脊髄や馬尾神経が脊柱管内を走行しています。加齢により椎体をつなぐ靭帯の肥厚や、骨自体の変形といった様々な変化が生じ、神経を圧迫することで障害を出してきます。
これらの機能を改善することが脊椎外科の役割です。
手足のしびれや痛みなど、気になる症状がありましたらご相談下さい。
対象疾患
【頸椎疾患】
頸椎症性脊髄症
頸椎症性神経根症
頸椎椎間板ヘルニア
頸椎後縦靭帯骨化症(OPLL)など
【胸椎疾患】
胸椎後縦靭帯骨化症
胸椎黄色靭帯骨化症
骨脆弱性椎体骨折など
【腰椎疾患】
腰部脊柱管狭窄症
腰椎分離症・すべり症
腰椎椎間板ヘルニア
骨脆弱性椎体骨折など
主な術式
〇腰椎棘突起縦割式開窓拡大術
背部正中の出っ張った部分の骨を縦割して展開を行います。神経の圧迫の原因となっている骨・靭帯の一部を切除して除圧を行う手術です。従来の術式よりも骨から筋肉を剥離する量が少ないので、術後の回復が良い術式です。
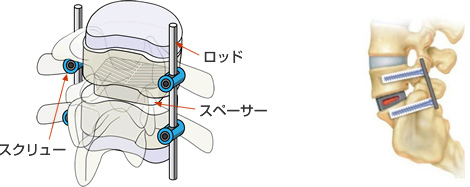
〇腰椎後方椎体間固定術(PLIF)
腰部脊柱管狭窄症や腰椎すべり症により、馬尾神経が圧迫され下肢の神経症状を呈している状態に対して、脊柱管の拡大と椎体不安定性を取り除く目的で行います。
椎間板は切除しケージと呼ばれるスペーサーと自家骨を移植し椎体にスクリューを刺入して固定を行います。
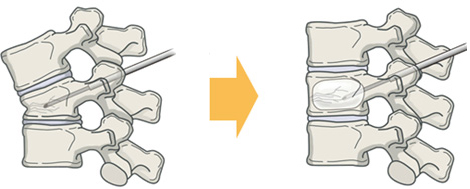
〇経皮的椎体形成術(BKP)
この術式は椎体圧迫骨折の新しい低侵襲手術で、トレーニングを受けた医師のみが行える術式です。中空の針を骨折椎体に刺入してその針の中を通して骨折椎体の中で風船を膨らませます。その後、風船を取り除き空隙に骨セメントを注入し補強します。手術直後から椎体骨折による激痛は改善し、翌日から装具をつけて歩行訓練を開始しています。急性期骨折や椎体後壁損傷のある場合は適応外となりますので、ご相談ください。
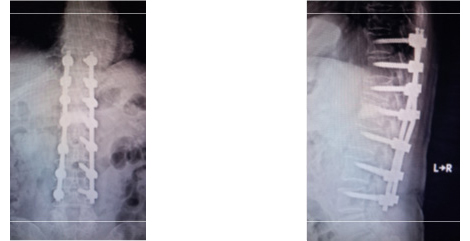
〇経皮的椎弓根スクリュー固定術(PPS)
椎体破裂骨折で不安定性の強い場合は固定術が必要となりますが、スクリューを刺入する部位だけの小切開で行う術式のため、従来の術式よりも筋肉の損傷が少なく術後の疼痛が少ない術式です。骨折による神経の圧迫があれば除圧術や椎体形成術を併用することも可能です
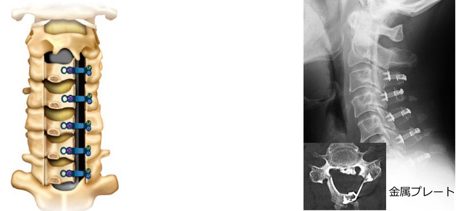
〇頸椎椎弓形成術
頚部の後方から展開を行い、椎弓という神経の屋根になった部分の片側をヒンジにしてドアのように広げて脊柱管を拡大する手術です。広げた部分には金属プレートで固定を行います。
当院では脊椎外科は岡田医師、米本医師が担当しております。
関節外科
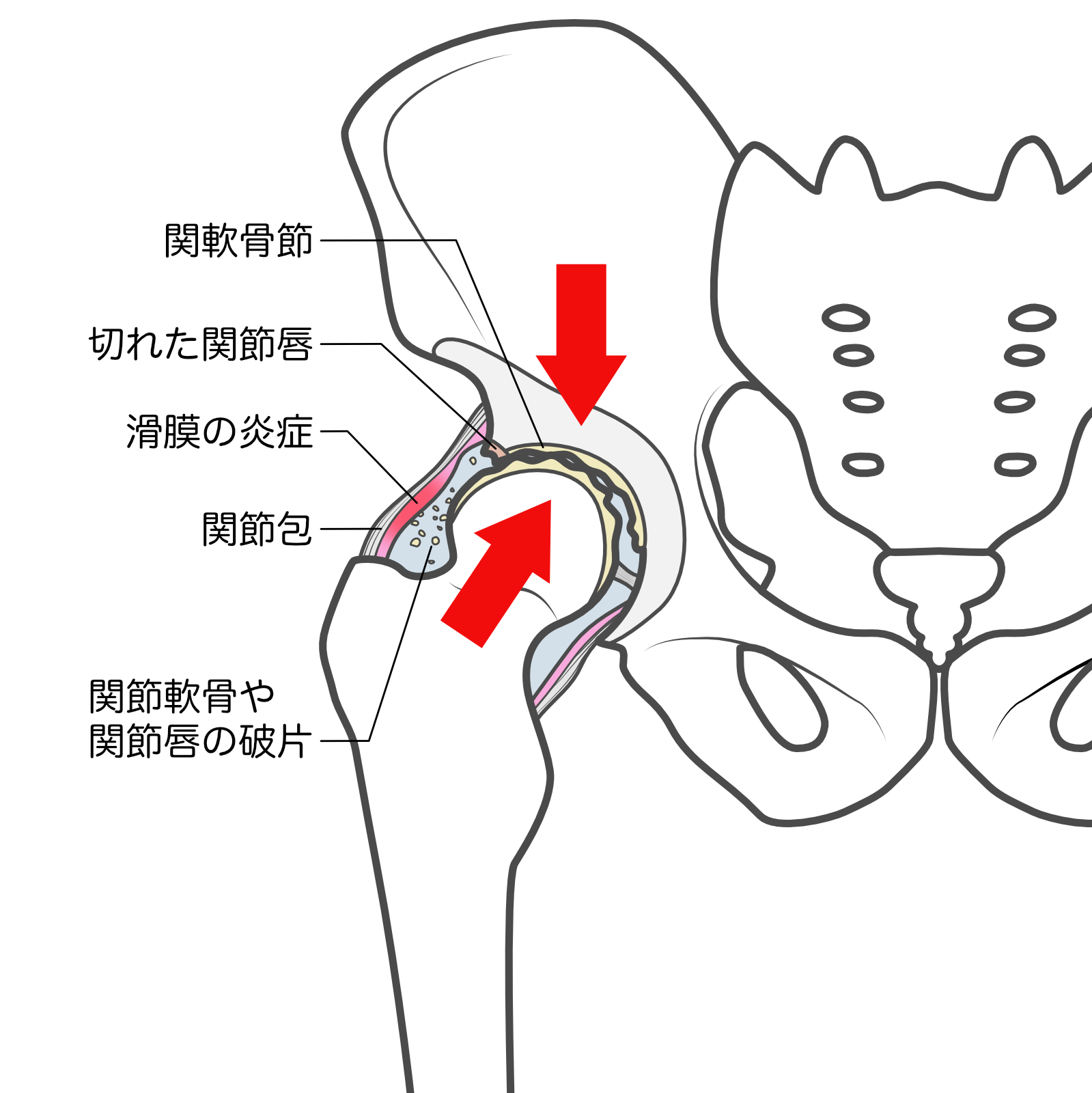
変形性股関節症
変形性股関節症とは、股関節の周りを覆っている軟骨が徐々にすり減ることで関節が変形し、痛みを引き起こす疾患です。患者数は国内で400万人前後と推測されていて、50代以降の女性に多くみられます。
加齢、肥満、股関節の形態異常(臼蓋形成不全など)、遺伝、過去の怪我や関節炎、股関節に負担のかかる職業などがリスク因子として挙げられます。
診断は、問診および画像診断により痛みの原因を特定し、適切な治療法を検討します。軽度の場合は、まずは消炎鎮痛剤で炎症と痛みを抑えて運動療法を行う保存療法から始めます。
運動療法では、ストレッチで骨盤周りをほぐして股関節周りの筋肉を鍛えます。貧乏ゆすりのような運動(ジグリング)も関節液の循環を促進し、股関節周囲の筋肉の緊張を緩和することで、痛みを抑える効果が期待できます。
肥満の方は、治療と並行して減量にも取り組むことが大切です。歩行時には、股関節に体重の約3倍もの負荷がかかるため、体重を減らすことで股関節への負担を軽減することができます。その結果、関節の変形の進行を遅らせ、痛みを和らげることが期待できます。
このような保存療法(薬物療法・運動療法・体重管理など)によって、症状が改善するケースも多くみられます。
保存療法を長期間続けても痛みが改善せず、日常生活に支障をきたすようであれば、手術を検討する時期と考えられます。
手術を行うかどうか、またそのタイミングについては、最終的に患者さんご本人と十分に相談したうえで決定するのが一般的です。
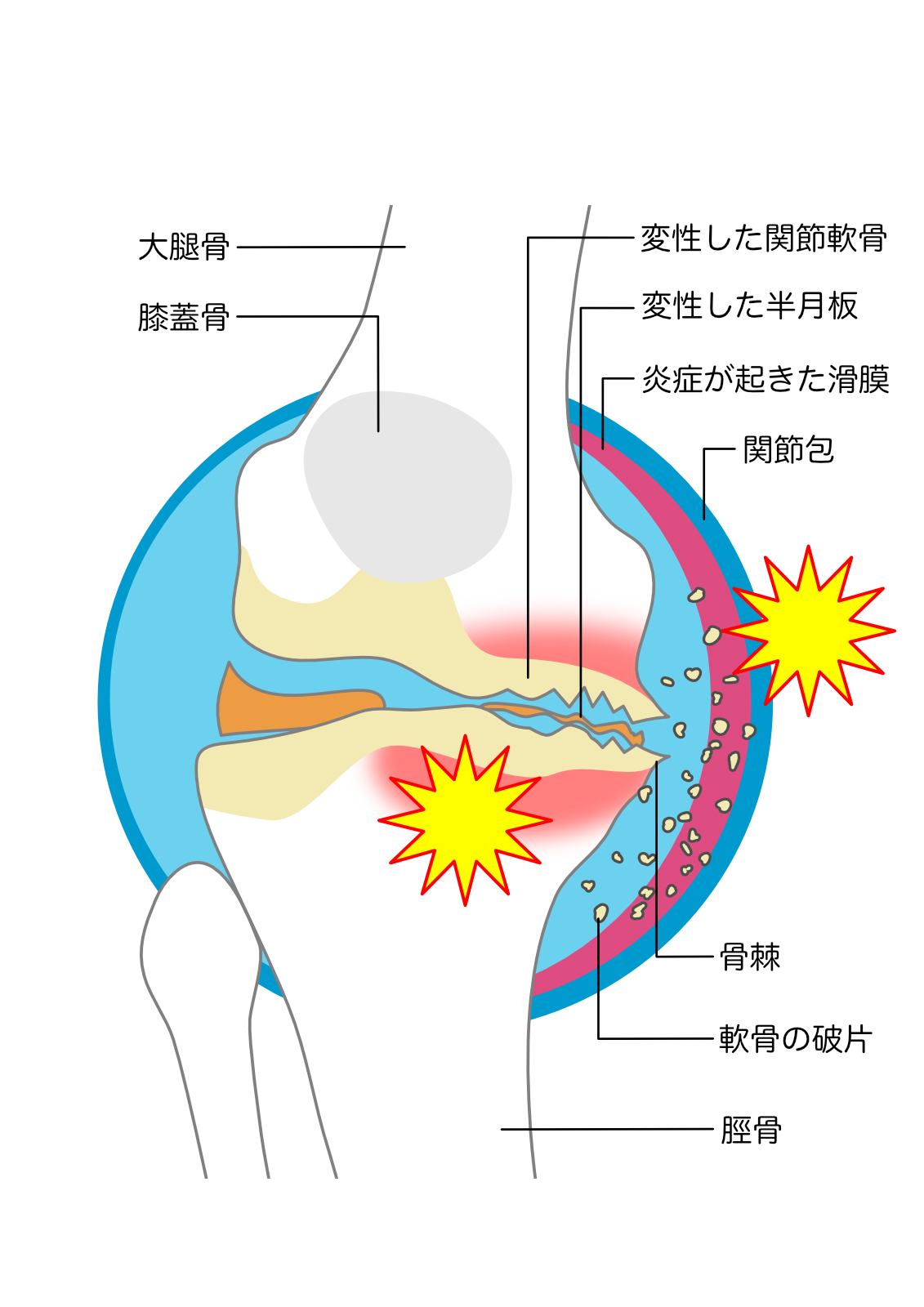
変形性膝関節症
変形性膝関節症とは、加齢の影響や外傷に伴う二次性の変化で膝の軟骨がすり減り、膝に痛みが生じるようになる病態です。
一般的には女性、加齢、肥満、外傷などがリスク因子とされています。
診断にあたっては、問診、触診、圧痛の有無、関節可動域の確認などを行い、必要に応じてレントゲン検査で膝の状態を評価します。変形性膝関節症と診断されたからといって、すぐに手術が必要になることはありません。まずは保存療法から始めるのが一般的です。
保存療法には、薬物療法(痛み止め、ヒアルロン酸注射など)、大腿四頭筋の筋力訓練、インソール(足底板)の作成、生活指導などがあります。
こうした保存療法を行っても疼痛が改善せず、日常生活に支障を来す場合は、手術を検討します。手術療法は、患者さんの年齢や生活背景、膝関節の変形の程度を考慮し、最善の方法を選択します。
変形性肘関節症
変形性肘関節症とは、肘関節の軟骨がすり減り、関節の変形や痛み、動きの制限などが現れる病気です。肘の動きが悪くなったり、動かすたびに痛みを感じたりするようになります。
症状の原因としては、関節の周りにできた骨棘(こっきょく:骨の出っ張り)や関節内にできた遊離体(ゆうりたい:骨や軟骨のかけら)が関与していることがあります。
手術で骨棘を削ったり、遊離体を摘出したりすることで、痛みや可動域制限の改善が期待できます。
また、関節リウマチなどによって肘関節が高度に変形している場合には、人工肘関節置換術が適応になります。
膝半月板損傷
膝関節のうち、大腿骨(ふとももの骨)と脛骨(すねの骨)の間には、体重をスムーズに伝え、さらに膝の動きをスムーズに行うための半月板という組織があります。スポーツや外傷、さらに中高年になると軽い階段の上下などで半月板に損傷を来たし、痛みやロッキング(膝がある角度で引っかかって動かなくなってしまう状態)を生じることがあります。
診断には、膝の動きや安定性の確認、単純X線検査での膝の骨の状態や位置関係、MRI検査での半月板の状態の確認を行います。損傷を放置した場合に変形性膝関節症につながる場合も多く、活動性や年齢、スポーツ復帰の希望などに合わせて適切な治療の提案を行います。
特に、中高年に軽微な外傷で生じる内側半月板後角損傷と言われる損傷の状態は、変形性膝関節症の急速な進行につながりやすく、手術(半月板の縫合や、骨の形によっては骨切り術)の適応となることが多いです。
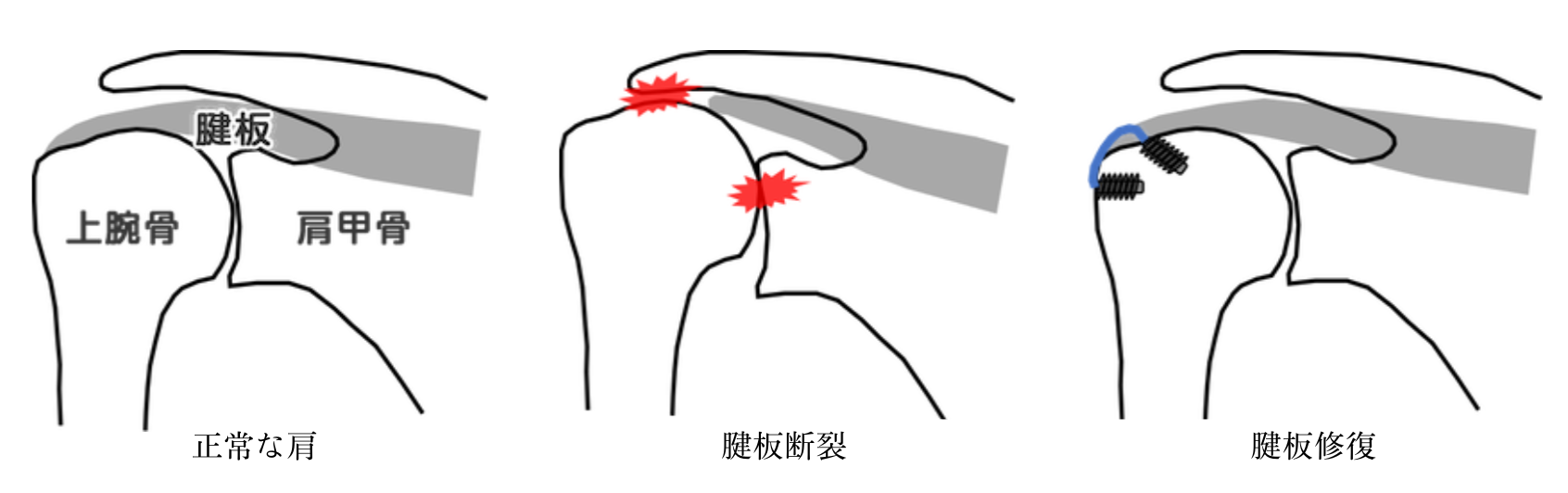
肩腱板断裂
肩の関節は主にベースとなる肩甲骨と上腕骨(二の腕の骨)からなっており、両者を安定して動かすために支えになっている筋肉が腱板になります。腱板は年齢と共にすり減ることが多く、特に70歳代以降では健康な人でも1/4くらいには腱板断裂があると言われています。腱板の機能が失われて肩関節が不安定になり痛みを生じたり、肩が挙がらなくなったりすることがあります。
診断には肩の動きや筋力の確認、単純X線検査やMRI検査で腱板の状態を確認します。
保存治療では理学療法(リハビリ)や薬物療法、ヒアルロン酸の注射などを行い、状態が改善せずに日常生活に支障を来す場合には手術を検討します。
手術方法は、年齢や活動性、関節や腱板の痛み具合を考慮し、適切な治療を提案します。
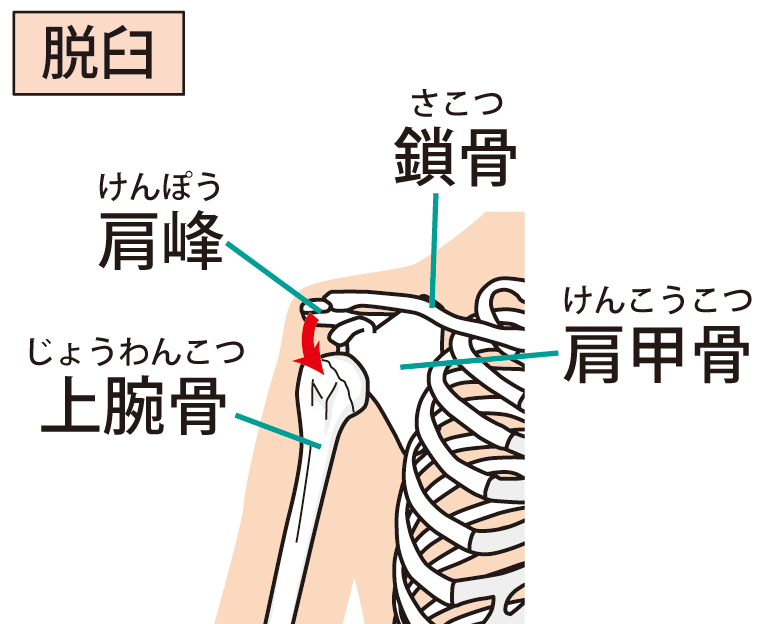
肩脱臼
肩関節は人体で最も脱臼しやすい関節です。まずは愛護的に脱臼を整復します。
三角巾などで数週間固定する保存的な治療方法と、場合によっては手術での治療が選択されます。
患者さんの年齢やお仕事、スポーツなどを考慮し、治療方針を相談します。
手術の場合、多くは関節鏡を用いた手術になります。
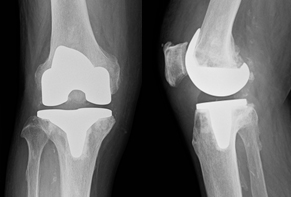
リウマチ(RA)/人工関節(股、膝、肩、肘)
変形性関節症や関節リウマチなどで正常な関節機能が失われて痛みや動きの悪さを生じている場合、人工関節が検討されます。
※膝の靱帯損傷は現在対応不可です。
◯手術の紹介
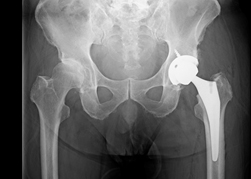
・人工関節置換術
人工関節置換術とは、すり減った軟骨や傷んだ骨を切除して金属やプラスチックでできた人工の関節に置き換える手術です。
| 股関節 | ・全人工股関節置換術(THA:Total Hip Arthroplasty) 股関節全体を人工の関節に置き換える方法です。進行した変形性関節症にも施行することができます。以前と比べてより良い手術方法(なるべく筋肉を温存できる)が普及することで脱臼することも少なくなってきています。当院では、筋肉を温存するアプローチを用いて手術を行なっており、より脱臼しにくく筋力も保てるように工夫をしています。
|
|---|---|
| 膝関節 | ・人工膝関節全置換術(TKA:Total Knee Arthroplasty) 膝関節全体を人工の関節に置き換える方法です。適応が広く、進行した変形性膝関節症に対しても施行することができます。術後は多くの場合、膝屈曲が120度程度までとなり(自転車をこぐことができる程度)、正座などはできなくなります。痛みをとり、変形を矯正することが目的となります ・単顆人工膝関節置換術(UKA:Unicompartmental Knee Arthroplasty) 膝の内側を部分的に人工関節にする方法で、人工関節全置換術と比較して術後の出血や身体への負担が少ない手術になります。外側の軟骨の損傷が少ない、靭帯が正常、といったいくつかの条件があります。 |
| 肩関節 | ・人工肩関節置換術(TSA:Total Shoulder Arthroplasty) 変形性関節症により肩の痛みを生じており、さらに腱板の機能が正常に保たれている場合に適応になります。近年はリバース型の人工関節が普及することで徐々に通常の人工関節の件数は減ってきています。 ・リバース型人工肩関節置換術(RSA:Reverse Shoulder Arthroplasty) 腱板の機能が失われてしまった変形性関節症や、修復が困難な広範囲の肩腱板断裂、高度に粉砕した上腕骨の骨折などに適応になります。原則として65歳以上の人にしか適応できません。手術後のリハビリテーションが他の肩の手術に比べて分かりやすく、ある程度安定した手術後の成績が得られます。 |
・関節鏡視下手術
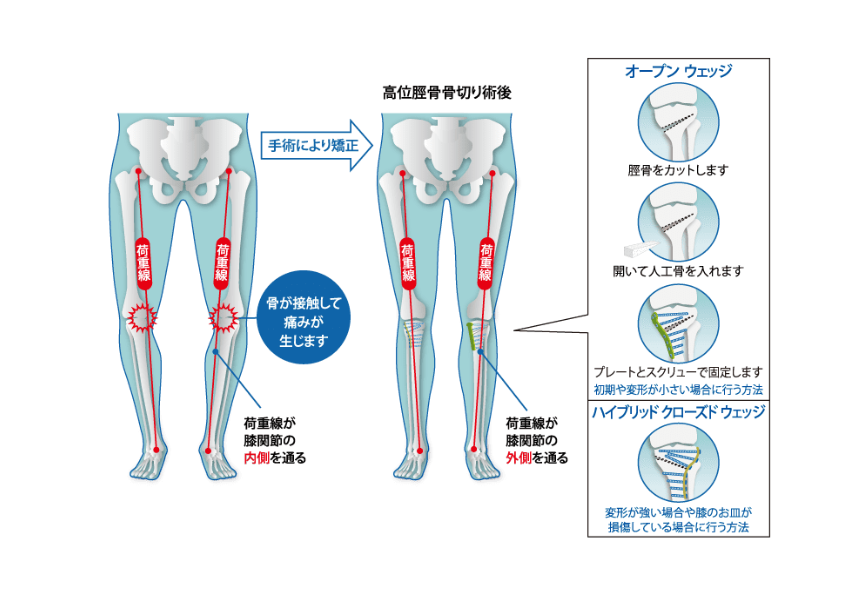
| 膝関節 | ・高位脛骨骨切り術(HTO:High Tibial Osteotomy 膝関節の変形を矯正し、痛みを軽減するための手術) O脚変形があり、膝の外側の軟骨があまり傷んでいない、比較的若年の方が適応となります。膝関節そのものは温存し、脛骨の向きを変えることでX脚に矯正し、傷んだ膝の内側にかかる負担を軽減します。 近年インプラントが改良され、術後早期から歩行訓練を行うことができるようになりました。 術後膝の違和感が少なく、スポーツの継続を希望される方には良い手術となります。 ・鏡視下半月板手術 半月板損傷に対して行う手術です。膝の周りの数カ所の関節鏡用の切開(数mm程度)で行います。修復する半月板の状態や位置によっては、膝の内側や外側を5cm程度切開して半月板の縫合を行うことがあります。特に中年以降で膝の骨の変形も伴っている場合には、半月板の修復と共に、上記の骨切り術も併用することがあります。半月板を縫合した場合には、手術後2-3ヶ月程度をかけて通常の歩行を目指します。 |
|---|---|
| 肩関節 | ・鏡視下腱板断裂修復術(ARCR:Arthroscopic Rotator Cuff Repair) 肩腱板断裂で修復が可能な場合に行います。肩まわりに4-5カ所(それぞれ数mm程度)の切開で行います。手術後のリハビリテーションが重要であり、スケジュールに沿って徐々に肩を動かす練習を行います。概ね手術後2-3ヶ月で日常生活レベルの獲得を目指します。 ・鏡視下バンカート修復術(肩関節脱臼に対する手術) 肩の脱臼を繰り返す場合や、スポーツをしており再脱臼を防ぎたい時に手術を行います。肩まわりの3-4カ所程度(それぞれ数mm程度)の切開で、損傷した靭帯や関節包を修復します。コンタクトスポーツ(柔道やラグビーなど)の選手の場合は、より脱臼しにくい烏口突起移行術(肩の前方を切開します)を行います。 |
担当医
-
-
副院長 兼 診療部長 兼 総合患者支援センター長 岡田 恒作(おかだ こうさく)
-
-
副科長 吉田 理(よしだ おさむ)
-
-
副科長 香川 亮介(かがわ りょうすけ)
【資格】
日本整形外科学会専門医
日本整形外科学会認定スポーツ医
日本整形外科学会認定脊椎脊髄病医
日本整形外科学会認定運動器リハビリテーション医
日本スポーツ協会公認スポーツドクター
難病指定医
厚生労働省 医師の臨床研修に係る指導医講習会修了
厚生労働省 がん等の診療に携わる医師等に対する緩和ケア研修会修了
臨床研修協議会 卒後医師臨床研修プログラム責任者養成講習会修了
-
-
医長 米本 直史(よねもと なおふみ)
【資格】
医学博士
日本整形外科学会整形外科専門医
日本整形外科学会認定脊椎脊髄病医
日本整形外科学会認定運動器リハビリテーション医
日本脊椎脊髄病学会・日本脊髄外科学会認定脊椎脊髄外科専門医
日本脊椎脊髄病学会認定脊椎脊髄外科指導医
日本脊椎脊髄病学会脊髄モニタリング認定医
日本骨粗鬆症学会認定医
日本リハビリテーション医学会認定臨床医
身体障害者福祉法第15条指定医師(肢体不自由)
難病指定医
AO Trauma Basic & Advanced Principles Course 修了
AO Spine Advanced Course 修了
JATEC コース修了
日本救急医学会 ICLS コース修了
厚生労働省 医師の臨床研修に係る指導医講習会修了
厚生労働省 がん等の診療に携わる医師等に対する緩和ケア研修会修了【専門】
脊椎脊髄疾患
骨粗鬆症
-
-
神田 圭大(かんだ けいた)
【資格】
日本整形外科学会整形外科専門医
日本整形外科学会認定運動器リハビリテーション医
難病指定医
厚生労働省 がん等の診療に携わる医師等に対する緩和ケア研修会修了
-
-
倉茂 秀星(くらしげ しゅうせい)
【資格】
日本整形外科学会整形外科専門医
日本肩関節学会 リバース型人工肩関節置換術認定医
日本骨折治療学会 リバース型人工肩関節置換術認定医
難病指定医
厚生労働省 医師の臨床研修に係る指導医講習会修了
厚生労働省 がん等の診療に携わる医師等に対する緩和ケア研修会修了
外来担当医
月~土曜日 初診および予約外再診の受付は午前 12:00 まで 午後 16:00 まで(土曜は午前のみ)となります。
※緊急対応のため、受付時間を急遽変更することがあります。ご理解の程よろしくお願いいたします。
| 時間/曜日 | 月 | 火 | 水 | 木 | 金 | 土 |
|---|---|---|---|---|---|---|
| 午前受付 8:00 〜 12:00 (診察)9:00 ~ |
岡田 恒作 吉田 理 担当医 |
香川 亮介 米本 直史 倉茂 秀星 肩・肘関節外来 |
岡田 恒作 吉田 理 |
香川 亮介 神田 圭大 第1・3・5週のみ診療 倉茂 秀星 肩・肘関節外来 |
神田 圭大 新村 楓 5/15~ 佐藤 春輔 |
米本 直史 神田 圭大 倉茂 秀星 肩・肘関節外来 |
| 午後受付 12:35 〜 16:00 (診察)14:00 ~ |
佐藤 春輔 |